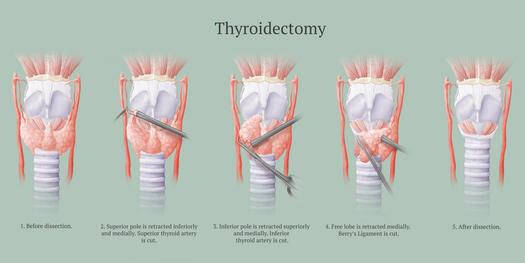
Operatie
De mogelijkheid om de schildklier geheel of gedeeltelijk te verwijderen door een operatieve ingreep.
Er worden drie soorten ingrepen onderscheiden:
De totale thyroidectomie: de schildklier wordt in zijn geheel verwijderd, bijvoorbeeld bij kwaadaardig schildklierlijden of bij een reuze kropgezwel met slik- en ademhalingsstoornissen.
De subtotale thyroidectomie: beide helften van de schildklier worden grotendeels verwijderd, bijvoorbeeld bij een te hard werkende of een te grote schildklier. Er blijft een stukje achter van tien tot vijftien gram.
De hemithyroidectomie of lobectomie: één helft van de schildklier wordt in zijn geheel verwijderd, bijvoorbeeld bij een knobbel, waarbij het onduidelijk is of de knobbel goedaardig of kwaadaardig is. Blijkt het gezwel kwaadaardig te zijn, moet er in een tweede tijd een totale thyroidectomie gebeuren.
De operatieve ingreep: wordt verricht onder algehele narcose en duurt enkele uren. De patiënt ligt met het hoofd zover mogelijk achterover. Er wordt een horizontale snede laag in de hals gemaakt. Van belang daarbij is om de stemband-zenuwen en de bijschildklieren te sparen. Na de ingreep worden er twee drains in het operatiegebied achtergelaten om nog bloed af te kunnen voeren. Deze drains worden verwijderd na een 24tal uren.
Na de ingreep: de pijn is te vergelijken met een keelontsteking en verdwijnt in een paar dagen. De wond geneest snel en meestal met een fraai litteken, dat vaak na verloop van tijd amper meer is
te zien. De hechtingen worden na vier of vijf dagen verwijderd en het ziekenhuisverblijf blijft beperkt tot een vijftal dagen.
Eén week na de ingreep is controle van litteken en stembandfunctie aangewezen bij de schildklierchirurg, twee maanden later controle in de schildklierkliniek voor aanpassen van thyroxinedosis en evaluatie van de calciumstofwisseling.
Mogelijke verwikkelingen:
Hier gelden ook de normale risico's op verwikkelingen van een heelkundige ingreep, zoals trombose, longontsteking, nabloeding, wondinfectie.. De kans op verwikkelingen neemt af met de toenemende ervaring van de schildklierchirurg en neemt toe met de ingewikkeldheid van de ingreep.
Bij de hemithyroidectomie of lobectomie is de kans op verwikkelingen minder dan 0,1%
Bij de subtotale thyroidectomie wordt het risico iets groter:
-stembandzenuwletsel: 0,5%
-tekort aan bijschildklierhormoon: 3,7%
Bij een totale thyroidectomie liggen deze getallen iets hoger.
Letsel van de stembandzenuw is dus zeldzaam en blijkt veelal van voorbijgaande aard te zijn. Wanneer een stemband daardoor slecht functioneert, kan men met behulp van een logopediste heel goed weer leren praten. Ook als de stembandzenuw niet wordt beschadigd kunnen er stemveranderingen optreden.
De oorzaak van een tekort aan bijschildklierhormoon is gelegen in het feit dat er bij de ingreep bijschildkliertjes zijn beschadigd of verwijderd. Het verlaagd calciumgehalte in het bloed veroorzaakt tintelingen in de vingertoppen en spierkrampen. Met calcium en vitamine-D preparaten kan dit goed worden behandeld.
Subtotale thyroïdectomie is de oudste vorm van therapie die voor de ziekte van Graves wordt gebruikt. De chirurgie, zowel gedeeltelijke als totale thyroïdectomie, heeft het voordeel dat er direct weefselonderzoek mogelijk is en biedt een snelle oplossing van de symptomen. Na de operatie wordt de schildklierfunctie bij 90% tot 98% van de patiënten weer normaal.
Thyroïdectomie is een bijzonder goede keuze voor patiënten met een zeer grote krop, omdat ze zelden adequaat reageren op Radio Actief Jodium. Chirurgie wordt ook aanbevolen voor patiënten die van plan zijn om uiteindelijk zwanger te worden of voor patiënten die ernstig reageren op anti-schildklier medicijnen. De behandeling wordt ook aanbevolen voor patiënten die van plan zijn om uiteindelijk zwanger te worden of voor patiënten die ernstig reageren op Anti-schildklier medicijnen.
De meest gebruikte chirurgische ingreep is een subtotale thyroïdectomie waarbij van elke kwab een rand overblijft, waardoor er in totaal 4-6 gram overblijft. De operatie van schildklier kan wordenb vergemakkelijkt door het toedienen van een sterke jodiumoplossing gedurende 7 tot 10 dagen voor de operatie.
De mortaliteit van de schildklierreactie is bijna nul. Er zijn echter twee zeldzame complicaties, terugkerende schade aan de larynxzenuw (stembandzenuw) en hypoparathyreoïdie( bijschildklieren die niet goed werken), die in 1% tot 2% van de gevallen voorkomen. Beide aandoeningen kunnen levenslange invaliditeit veroorzaken. Andere voorbijgaande complicaties zijn hypocalcemie, postoperatieve bloedingen, wondinfectie, keloïdevorming en littekens. Het vinden van een ervaren chirurg is van het grootste belang.
Hypothyreoïdie zou bij 12% tot 50% van de patiënten voorkomen in het eerste jaar na de operatie, en laattijdige hypothyreoïdie ontwikkelt zich bij nog eens 1% tot 3% van de patiënten per jaar, hoewel dit te wijten kan zijn aan de natuurlijke progressie van de ziekte. Herhalingen kunnen zich vele jaren na de operatie herhalen. 43% van de herhalingen vindt plaats binnen 5 jaar na de operatie.
Update 1:
Dr. Rebecca Sipple en haar team van de Universiteit van Wisconsin School of Medicine kondigden onlangs de resultaten aan van een studie die gebruik maakt van thyreodectomie bij patiënten van Graves. De studie evalueerde de medische dossiers van 58 patiënten die tussen 1994 en 2008 een gedeeltelijke of volledige thyroïdectomie hadden. De patiënten rapporteerden zelf dat zij radio-iodine of anti-thyroïde medicijnen probeerden, die er niet in slaagden hun ziekte onder controle te houden.
Hoewel uit de studie bleek dat hyperthyreoïdie werd genezen door thyroïdectomie en de patiënten snel hypothyroïde werden, was er geen follow-up op lange termijn. Dr. Sipple concludeerde daarom dat een operatie de snelste methode is om de hyperthyreoïdie definitief onder controle te krijgen.
De onderzoekers concludeerden dat patiënten met de ziekte van Graves moeten worden geïnformeerd over de voor- en nadelen van alle 3 de behandelingsmogelijkheden: antithyroïde medicijnen, chirurgie en radio-actief jodium. Als patiënten besluiten tot een operatie, moeten ze een ervaren chirurg vinden en bereid zijn om levenslang vervangend hormoon te nemen.
Met een totale thyroïdectomie heb je nog steeds de ziekte van Graves en ben je niet automatisch in remissie, hoewel je hypothyroid bent. Voor een echte remissie, moet er een medische behandeling plaatsvinden zoals anti-thyroïde medicijnen slikken. Hoewel je een totale thyroïdectomie hebt gehad, kan je nog steeds schildklierweefsel hebben dat aan je bijschildklieren vastzit. En sommige patiënten met de ziekte van Graves hebben schildklierweefsel in andere gebieden van hun borstholte. Het is niet ongebruikelijk is dat er na de thyroïdectomie schommelingen optreden, omdat sommige Graves patienten schildklierweefsel in de borstholte kunnen hebben.. Het natuurlijke verloop van de ziekte van Graves kan onder meer bestaan uit het produceren van blokkerende in plaats van stimulerende antilichamen en dit kan een behoefte aan meer schildklierhormoon veroorzaken.
Totdat je immuunsysteem geneest, kun je doorgaan met het produceren van TSH-receptor-antilichamen en deze kunnen extrathyreoïdale verschijnselen hebben (naast schildkliergerelateerde symptomen). Zo kunnen er bijvoorbeeld oog- en huidproblemen optreden. Angst en depressie zijn veel voorkomende symptomen van hypothyreoïdie. Veel mensen hebben na een agressieve therapie voor de ziekte van Graves nog steeds een zeer lage TSH-waarde, waardoor dit niveau misleidend kan zijn. U wilt er zeker van zijn dat FT4 zich in de buurt van de bovengrens van het referentiebereik bevindt en FT3 halverwege tussen de midden- en bovengrens van het bereik, ongeacht de TSH.
De immuunsysteemcellen produceren schildklierantilichamen. Wanneer de schildklier wordt verwijderd, worden de antilichamen die door de klier circuleren verwijderd, maar het immuunsysteem blijft ze meestal produceren. Het niveau van schildklierantilichamen stijgt na schildklieroperatie niet zo dramatisch als na Radio Actrief Jodium, maar het immuunsysteem kan ze nog enige tijd blijven produceren.
Maak jouw eigen website met JouwWeb